|
داروسازان
مطالعات جدید پزشکی
یک شنبه 13 فروردين 1402برچسب:, :: 21:28 :: نويسنده : دکتر امین عطایی
فواید روزه برای بدناز نظر پزشکی و علمی فواید روزه برای سلامتی بدن به اثبات رسیده است. از جمله این فواید میتوان به کاهش فشار خون، سمزدایی، برطرف شدن بیماریهای التهابی، کاهش قند خون و تجزیه چربیها اشاره کرد. بیشتر افراد روزه را به عنوان یک وظیفه دینی و شرعی انجام میدهند. اما فقط افراد کمی از فواید روزه برای سلامتی آگاه هستند. اگر روزهداران تمام نکات ایمنی و پزشکی روزه را رعایت کنند، روزه یک تمرین خوب برای حذف سموم بدن و کاهش قند و ذخایر چربی خون است. معده و دستگاه گوارش از اعضای پرکار اندام آدمی است و با سه وعده غذا که معمول مردم است تقريبا در همه ساعات دستگاه گوارش به هضم، تحليل و جذب و دفع مشغول است. از يک سو روزه باعث میشود اين اعضای بدن استراحت کنند و از فرسودگی و کار مداوم مصون بمانند و نيروی تازهای بگيرند. از سوی ديگر از ذخاير چربی که عوارض زیادی برای بدن دارند؛ تحليل رفته و کاسته میشود. روزه عادت غذا خوردن سالم را ترویج داده و ایمنی بدن را نیز تقویت میکند. فواید روزه برای معدهاز فواید روزه برای سلامتی میتوان تاثیر آن بر دستگاه گوارش را نام برد. روزه در حقیقت باعث استراحت معده میشود. در حالت روزه، اسید معده به جای غذا به وسیله صفرا خنثی میشود و از ایجاد زخم معده کاسته میکاهد. افراد روزهدار باید توجه داشته باشند که پرخوری، موجب عوارض زیادی برای دستگاه گوارش میشود. روزه گرفتن کار دستگاه گوارش را نرمال کرده و در نتیجه فعالیتهای متابولیسمی را بهبود میدهد. تاثیر روزه گرفتن بر چربی بدن و خونطی مطالعات صورتگرفته روزه گرفتن برای افراد مبتلا به چربی خون بالا مفید است. روزه میزان چربیهای نامطلوب موجود در خون را تنظیم کرده و موجب افزایش میزان چربی مفید خون در بدن میشود. همچنین روزه گرفتن برای کاهش چربیهای دور شکم مفید است. چهار شنبه 25 فروردين 1400برچسب:, :: 12:11 :: نويسنده : دکتر امین عطایی به گزارش جام جم آنلاین، ایرج خسرونیا، متخصص داخلی و گوارش اظهار کرد: در سالهای اخیر بسیاری از مردم جهان به دلیل نداشتن یک برنامه غذایی مناسب و افراط در مصرف قند و چربی های ناسالم به بیماریهای مختلفی از جمله بیماریهای کبدی مبتلا میشوند، این در حالی است که کبد یکی از مهمترین اعضای بدن محسوب میشود و وظیفه اصلی آن سم زدایی بدن است. وی بیان کرد: کبد بطور طبیعی براساس وظیفهای که دارد هر روز در حال پاکسازی خود و بدن است، اما گاهی اوقات لازم است برای داشتن یک عملکرد بهتر به روند پاکسازی کبد کمک کرد. در صورتی که کبد وظیفه اصلی خود را به خوبی انجام ندهد در کنار عادتهای نادرست غذایی این عضو حساس بدن دچار مشکل و عارضههایی مانند کبد چرب خواهد شد. متخصص داخلی و گوارش تصریح کرد: کبد چرب از جمله بیماریهای شایعی است که ممکن است در ابتدا هیچگونه علامتی نداشته باشد و در یک سونوگرافی بطور تصادفی تشخیص داده شود. وی ادامه داد: بسیاری از افراد برای سم زدایی کبد معمولا از انواع دمنوشها استفاده میکنند. در حقیقت بهترین راه برای پاکسازی این عضو از بدن مصرف انواع میوه وسبزیجات در کنار داشتن یک رژیم غذایی مناسب است، زیرا در صورتی که فرد از هرگونه دمنوشی برای پاک سازی کبد استفاده کند، اما رژیم غذایی مناسبی نداشته باشد هیچ تاثیری را مشاهده نخواهد کرد. این متخصص داخلی و گوارش افزود: مصرف میوهها و سبزیجاتی از قبیل گوجه فرنگی، هویج، چغندر، سیب و کلم بروکلی و در کل سبزیجات حاوی برگ سبز میتوانند به پاکسازی کبد در منزل کمک کند. خسرونیا تصریح کرد: تا حد امکان از مصرف غذاهای چرب و سرخ کرده مانند کباب، کتلت، کوکو، سوسیس، کالباس و فست فودها خوداری کرده و مواد غذایی از قبیل گوشت مرغ و ماهی را جایگزین گوشت قرمز کنید. او گفت: برخی از افراد بر این باورند که انجام حجامت جهت پاکسازی کبد موثر است، اما این باور درست نیست و تنها با انجام آزمایش خون و سونو گرافی میتوان به مشکلات کبد پی برد. منبع: باشگاه خبرنگاران چهار شنبه 28 آبان 1399برچسب:, :: 19:49 :: نويسنده : دکتر امین عطایی ویروس جدید کرونا عمدتا به ریهها حمله میکند، اما پزشکان به طور فزایندهای از حمله این ویروس به یک اندام حیاتی دیگر بدن یعنی قلب خبر میدهند. به گزارش همشهری آنلاین به نقل از لایوساینس یک بررسی کوچک منتشر شده بوسیله پژوهشگران از ووهان چین در ژورنال JAMA Cardiology نشان میدهد یک پنجم بیماران در نتیجه ابتلا به کووید-۱۹ دچار آسیب قلبی میشوند. با اینکه برخی از این بیماران سابقه عارضه قلبی داشتند، برخی دیگر قبلا مشکل قلبی نداشتند. پس چطور قلب بیماران دچار ویروس کرونا آسیب میبیند؟
متخصصان قلب چند سناریو برای آسیب قلبی را مطرح میکنند: ممکن است قلب در غیاب اکسیژن کافی به علت درگیری ریه در پمپ کردن خون دچار اشکال شود؛ همچنین ممکن است ویروس به طور مستقیم به سلولهای قلب حمله کند؛ با بدن در تلاش برای ریشه کن کردن ویروس، توفانی از سلولهای ایمنی را برانگیزد که به قلب هم حمله کنند. دکتر محمد مجید، استادیار دانشکده پزشکی مکگاورن در مرکز علوم بهداشتی دانشگاه تگزاس در این باره میگوید:«ما میدانیم که این تنها ویروسی نیست که بر قلب تاثیر میگذارد.» برای مثال بر اساسی بررسی که در سال ۲۰۱۹ در ژورنال پزشکی نیوانگلند منتشر شد، تخمین زده میشود خطر دچار شدن به حمله قلبی هنگامی که فرد به ویروس آنفلوانزا دچار میشود، ۶ برابر شود. یک بازبینی منتشر شده در ژورنال JAMA Cardiology در ۲۷ مارس امسال هم نشان میدهد که در جریان همهگیریهای آنفلوانزا بیماران بیشتر به علت عوارض قلبی میمیرند تا ذاتالریه ناشی از ویروس آنفلوانزا. بر اساس این بازبینی، عفونتهای ویروسی میتواند جریان خون به قلب را مختل کنند، باعث اختلال ریتم ضربان قلب شوند و نارسایی قلب بوجود آورند. بنابراین به گفته دکتر مجید که این سرپرست این بازبینی بوده است، گرچه جای تعجب نیست که ویروس جدید کرونا (ویروس سارس-کوو-۲) باعث آسیب قلبی شود، اما ممکن است آسیب قلبی در افراد مبتلا به این ویروس بیشتر از افراد دچار ویروسهای دیگر رخ دهد.
ویروس ممکن است مستقیما به قلب حمله کند. دکتر ارین میکوس، استادیار پیشگیری از بیماریهای قلبی (کاردیولوژی پیشگیرانه) در دانشکده پزشکی دانشگاه جانز هاپکینز میگوید: «ما مواردی از آسیب قلبی در بیماران کووید-۱۹ بدون وجود بیماری زمینهای قلبی را داریم مشاهده میکنیم.» به گفته او، آسیب قلبی معمولا در موارد خفیف کووید-۱۹ رخ نمیدهد و اغلب در بیمارانی دیده میشود که دچار علائم شدید هستند و در بیمارستان بستری میشوند. دکتر میکوس میگوید گرچه ویروس عمدتا ریهها را هدف قرار میدهد، با جریان خون هم به گردش در میآید و میتواند به اندامهای دیگر بدن از جمله قلب به طور مستقیم حمله کند.
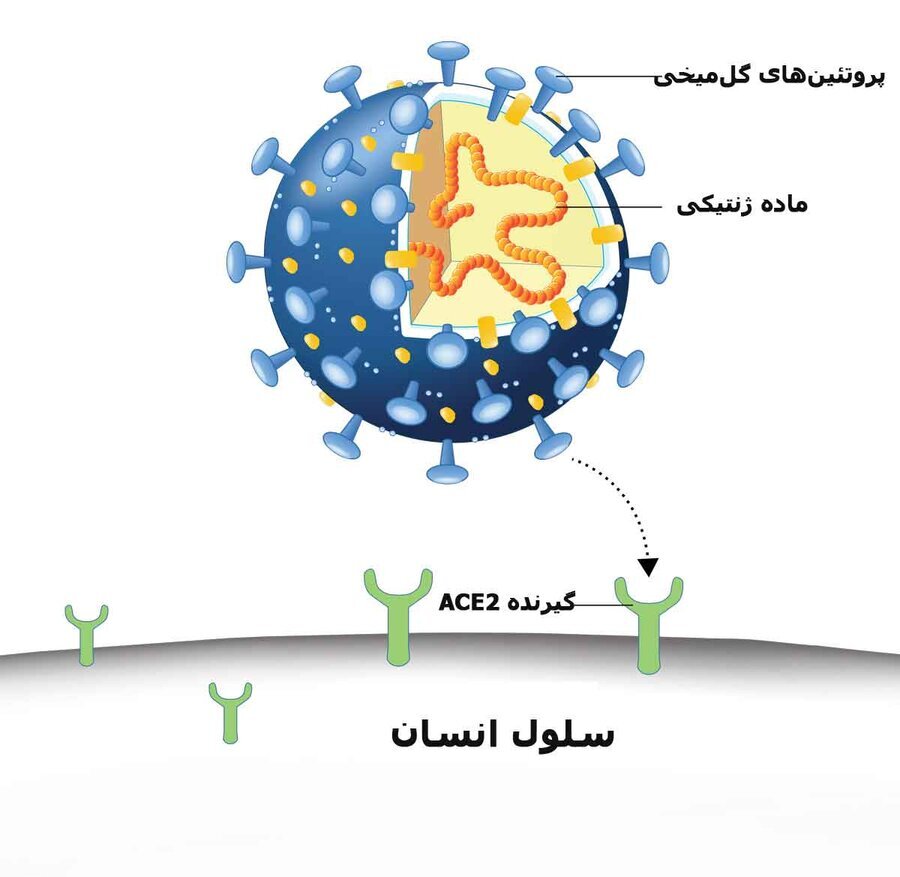
هم سلولهای قلبی و هم سلولهای ریوی با مولکولهای پروتئینی به نام «آنزیم مبدل آنژیوتانسین ۲»(ACE2) پوشیده شدهاند- این مولکولها به عنوان راه ورودی ویروس به درون سلولها عمل میکنند. اما به گفت دکتر میکوس، این آنزیم به صورت شمشیر دولبه عمل میکند. مولکول ACE2 از یک طرف راه وردی ویروس به سلولها و تکثیر آنها است، اما از طرف دیگر به طور طبیعی کارکردی «حفاظتی» دارد. هنگامی که بافتها در بدن آسیب میبینند- یا با تهاجم ویروسهایی مانند ویروس کرونا یا عوامل دیگر، پاسخ طبیعی ترمیمی بدن شامل آزاد کردن مولکولهای التهابی مانند پروتئینهای کوچکی به نام سایتوکاینها به درون جریان خون است. اما به طور متناقضی، التهاب بیش از حد خودش میتواند وضعیت را بدتر کند. آنزیم ACE2 به عنوان یک عامل ضد التهابی عمل میکند و سلولهای ایمنی را از آسیب زدن بیشتر به خود سلولهای بدن باز میدارد. اما هنگامی که ویروس به پروتئینهای ACE2 متصل میشود، این پروتئینها از کار میافتند و احتمالا حفاظت ضد التهابی که ایجاد میکنند، کاهش مییابد. بنابراین ویروس ممکن است آسیب دوگانهای ایجاد کند- یکی با آسیب زدن مستقیم به سلولها و دیگری با جلوگیری از بدن از حفاظت بافتهایش از آسیب التهابی. هنگامی که این روند در عضله قلب رخ میدهد، التهاب و آسیب ناشی از ویروس باعث میشود، قلب نتواند به درستی کار کند.
ویروس جدید کرونا همچنین ممکن است آسیب غیر مستقیمی هم به قلب بزند. به گفته دکتر میکوس، در این سناریو، دستگاه ایمنی بیمار به شدت فعال میشود. این وضعیت را در برخی از بیماران بسیار بدحال میتوان دید که شاخصهای التهابی بسیار بالا رفته در خونشان دارند، یعنی پروتئینهایی که نشانگر میزانهای بالای التهاب در بدن هستند. این وضعیت را اصطلاحا «توفان سایتوکاینی» مینامند و میتواند به اندامها در سراسر بدن از جمله قلب و کبد آسیب بزند. به گفته میکوس معلوم نیست چرا برخی از افراد این پاسخ شدید التهابی را نشان میدهند، اما ممکن است زمینه ژنتیکی در این پدیده دخیل باشد. و بیماران مبتلا به بیماری زمینهای قلبی وجود دارند که در معرض خطر بالاتر دچار شدن به علائم کووید-۱۹ هستند. میکوس میگوید: «تصور کنید، قلب این بیماران از قبل در کار کردن دچار مشکل است، بنابراین ظرفیتی در قلبشان برای مقابله با چالش کاهش اکسیژن ناشی از کار نکردن درست ریهها باقی نمیماند.» بنابراین کووید-۱۹ میتواند بیماری زمینهای قلبی را «بدتر» کند.
متخصصان قلب آسیب قلب را با استفاده از یک آزمایش خونی به نام «تروپونین» شناسایی میکنند. هنگامی که سلولهای قلبی آسیب میبینند، تروپونین از درون آنها به درون جریان خون نشت میکند. اما به گفته میکوس، گاهی شناسایی نوع آسیب قلب به این آسانی نیست. میکوس میگوید: «ما انواع متفاوت درگیری قلب در کووید-۱۹ را میبینیم. شناسایی عامل آسیب قلب مهم است چرا که بر حسب آن درمان متفاوت خواهد بود.» برای مثال، اگر ویروس به طور مستقیم به قلب حمله کند، بیمار نیاز به درمان ضد ویروسی دارد. اگر دستگاه ایمنی خود فرد باعث آسیب قلبی شده باشد، بیمار نیاز به داروی مهارکننده ایمنی دارد. اما در حال حاضر درمانهایی که به طور مستقیم ویروس کرونا را هدف قرار دهند، وجود ندارند و اغلب درمانهای مورد استفاده در واقع مراقبت حمایتی هستند، مانند دادن اکسیژن بیشتر. یک نکته دیگر افراد مبتلا به فشار خون بالا یا بیماریهای زمینهای قلبی دیگر است، به طور رایجی از «داروهای مهارکننده ACE» یا «داروهای مسدودکننده گیرنده آنژیوتانسین» (ARBs) استفاده میکنند که رگهای خونی را گشاد میکنند و به این ترتیب فشار خون را پایین میآورند و میزان پمپ کردن خون بوسیله قلب را افزایش میدهند. متخصصان قلب درگیر بحث داغی در این زمینه بودهاند که آیا افرادی که این داروها را مصرف میکنند اگر در معرض خطر بالای دچار شدن به کووید-۱۹ هستند، باید این داروها را قطع کنند یا نه (یک بررسی در این مورد نشان میداد این داروها در عفونت کروناویروس زیانبار هستند، در مقابل برخی از کارآزماییهای بالینی در حال بررسی استفاده از داروهای ARB برای کاهش شدت کووید-۱۹ هستند). به گفته میکوس، در حال حاضر مشکل است تعیین کرد که وجود میزان بیشتری مولکولهای فعال ACE2 به نفع بیمار است یا به ضرر بیمار، چرا که این پروتئینها هم دروازه ورود ویروس به درون سلولها هستد و هم باعث حفاظت سلولها در برابر آسیب التهابی میشوند. اجماع کنونی به گفته میکوس این است که اگر بیماران از قبل از این داروها استفاده میکنند، باید به مصرفشان ادامه دهند. بیانیه مشترک انجمن قلب آمریکا، انجمن نارسایی قلب آمریکا و انجمن متخصصان قلب آمریکا توصیه میکند:«بیمارانی که داروهای مهارکننده ACE و داروهای ARB مصرف میکنند و دچار کووید-۱۹ میشوند باید داروهایشان را ادامه دهند، مگر اینکه پزشکشان توصیه دیگری به آنها کرده باشد.» عوارض قلبی داروها هم مهم هستند، برخی از داروهایی که در حال حاضر از لحاظ تاثیربخشیشان بر کووید-۱۹ در دست بررسی هستند، از جمله هیدروکسی کلروکین ممکن است آسیب قلبی از جمله اختلال ریتم ضربان قلب ایجاد کنند. به گفته میکوس در حال حاضر هدف آن است که دلیل ژنتیکی یا بیوشیمیایی که برخی از افراد را مستعد آسیب قلبی ناشی از کووید-۱۹ میکند یافت شود و معلوم شود چه داروهایی بهترین تاثیر را از لحاظ «محافظت قلب از آسیب» دارند. شنبه 8 شهريور 1399برچسب:, :: 12:36 :: نويسنده : دکتر امین عطایی The drugs chloroquine (CQ) and hydroxychloroquine(HCQ), a less toxic derivative of QC, are used to treat malariaand autoimmune conditions. They now have been proposedto have antiviral activity against severe acute respiratory syn-drome coronavirus 2 (SARS-CoV-2), which is responsiblefor the coronavirus disease 2019 (COVID-19) pandemic.Recentin vitrostudies and a small nonrandomized clinicaltrial of 36 patients from France3had promising results andinitiated the trend of using CQ/HCQ to treat COVID-19.However, the integrity of the nonrandomized clinical trialhas been questioned by the International Society of Antimi-crobial Chemotherapy for the trial’s unclear inclusion criteriaand triage of patients. Although a subsequent smallerrandomized clinical trial of 30 patients showed little to noeffect,5a larger randomized clinical trial of 62 patientsshowed that HCQ significantly reduced the incidence andduration of COVID-19 pneumonia. These studies do nothave sufficient statistical power to unequivocally prove thepositive effects of HCQ on COVID-19. Nevertheless, the ur-gency of the pandemic has resulted in the United StatesFood and Drug Administration (FDA) issuing an emergencyuse authorization for CQ/HCQ as treatment of COVID-19, anaction that has been criticized by former FDA leaders; and (2)a call by the World Health Organization (WHO) for rapid,large, global CQ/HCQ clinical trials .Although CQ and HCQ have become the focus as treat-ment of COVID-19, they remain unendorsed by many physi-cians because of limited clinical outcome data; availability of other potentially more effective antiviral andinterleukin inhibitors, such as remdesivir and tocilizumab,respectively; and potential risk of malignant arrhythmiaand sudden cardiac death (SCD) due to QT prolongation In response to the trend of using CQ/HCQ for treatment ofCOVID-19, the Mayo Clinic,9the Heart Rhythm Society جمعه 7 شهريور 1399برچسب:, :: 15:39 :: نويسنده : دکتر امین عطایی بیماری کروناویروس 2019 (COVID-19) یک بیماری همه گیر جهانی است که نزدیک به 170کشور را درگیر کرده.COVID-19 ناشی از سندرم حاد تنفسی شدید-CoV-2)است،که سلول های گیرنده آنزیم تبدیل کننده آنژیوتانسین 2 (ACE2) را هدف قرار می دهد. بیماری همه گیر COVID-19 نشان دهنده مهمترین بحران بهداشت عمومی قرن است. تأثیرات بهداشتی ، اقتصادی و اجتماعی برای سالهای متمادی احساس خواهد شد. بیماران با بیماری قلبی عروقی به ویژه در معرض COVID-19 آسیب پذیر هستند و اغلب به شکل های شدید عفونت ایجاد می شوند. تظاهرات قلبی عروقی مداوم در بیماران inoxVID-19 مشاهده شده است ، از جمله آسیب های قلبی ، میوکارینزیس ، ACS ، آمبولی ریوی ، سکته مغزی، آریتمی(1) درمیان کسانی که COVID-19 دارند،بیش از 7٪ بیماران دچار آسیب میوکارد ناشی از عفونت هستند. صدمات حاد میوکارد و اختلال عملکرد میوکارد که باشدت بیماری شدت می یابد. COVID-19 ممکن است به دلیل واکنش التهابی ایمنی بیش از حد و سایتوکاین منجر به آسیب غیر مستقیم قلبی شود بروز بالینی میوکاردیت در موارد مختلف متفاوت است. برخی از بیماران ممکن است با علائم نسبتاً خفیف ، 2020-08-28 بیمار اغلب دارای تب و ضعف،و تاکی کاردی است(4).
چهار شنبه 30 مرداد 1398برچسب:, :: 13:39 :: نويسنده : دکتر امین عطایی کارسینومدرجا(به انگلیسی: Carcinoma in situ) یا در اصطلاح سرطانشناسی(CIS)٬ تعریفی از فرم اولیه سرطان است اما در آن سلولهای تومور٬ وضعیت تهاجم به بافت اطراف را ندارند. به عبارت دیگر، سلولهای نئوپلاستیک در محدوده طبیعی خود گسترش مییابند ازاینرو به نام درجا (واژه لاتین in situ) نامیده میشوند. به عنوان مثال کارسینومدرجای پوست (بیماری بوون) از تجمع سلولهای نئوپلاستیک اپیدرمال تشکیل میشود که قادر به نفوذ در لایههای عمیقتر درم نیستند.
عوامل خطر ابتلاء به سرطان پستان عبارتند از مرض چاقی، عدم تمرین فیزیکی، نوشیدن نوشیدنیهای الکلی، درمان جایگزینی هورمون در طول یائسگی،پرتوهای یونی، اولین قاعدگی در سنین پایین، و دیر بچه دار شدن یا بچه دار نشدن.[۳][۶] دلیل حدود ۵ تا ۱۰٪ از موارد ابتلاء به این بیماری ژنهایی هستند که از والدین فرد به ارث رسیدهاند، از جمله BRCA1 و BRCA2. معمولاً سرطان پستان در سلولهای دیواره مجاری شیر و لوبولها که تأمینکننده شیر مجاری هستند، ایجاد میشود.به سرطانهایی که از این مجاری شروع میشوند، کارسینوم پستان گفته میشود، در حالیکه سرطانهای ایجاد شده از لوبولها با نام سرطان لوبولار شناخته شدهاند.[۳] به علاوه، بیش از ۱۸ زیر-نوع سرطان پستان دیگر وجود دارد.برخی از سرطانها از ضایعات پیش-تهاجمیاز قبیل کارسینوم مجرایی درجا ایجاد میشوند.[۶] تشخیص سرطان پستان با انجام یک نمونه برداری از توده مربوطه تأیید میشود.پس از تشخیص سرطان، آزمایشهای بیشتری انجام میشوند تا مشخص شود که آیا سرطان به قسمتهای دیگر بدن نیز سرایت کردهاست یا خیر و چه درمانهایی ممکن است نسبت به بیماری واکنش نشان دهند.[۳]
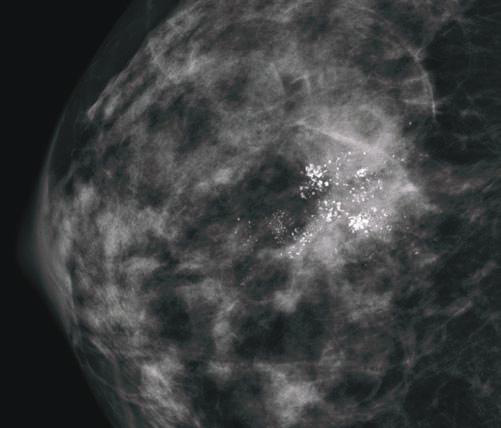
سرطان درجا زودرس ترین مرحله سرطانDCIS کارسینوم داکتال درجا ساده ترین عبارتی است که برای توصیف این ضایعه میتوان به کار برد. در این ضایعه سلولهای بدخیم در داخل مجرای شیری دیده میشوند. لازم به توضیح است که منشا سرطان پستان در حدود ۹۰ درصد موارد از سلولهای سطحی مجاری شیری است. وقتی این سلولها بدخیم شوند اما از جدار مجرای شیری عبور نکرده وارد نسج پستان نشوند به آن کارسینوم درجا و وقتی وارد نسج پستان شوند به آن کارسینوم مهاجم میگویند.(سرطان درجا زودرس ترین مرحله سرطان) اهمیت DCIS برخلاف سرطان مهاجم، توانایی پخش شدن در بدن را ندارد و نیاز به شیمی درمانی ندارد. به همین دلیل بسیار مهم است که سرطان در این مرحله تشخیص داده شود. امروزه در کشورهای پیشرفته حدود ۴۵ درصد سرطان های پستان در این مرحله تشخیص داده میشوند. این بیماران طول عمر تقریبا طبیعی دارند. تشخیص معمولا این ضایعه توده واضحی که قابل لمس باشد ایجاد نمی کند بنابراین معمولا نه بیمار و نه پزشک متوجه آن نمیشوند. درسونوگرافی هم ممکن است نشانه واضحی دیده نشود. روش تشخیص این ضایعه ماموگرافی است که در آن تجمعی از رسوبات ریز کلسیم در ناحیه ای از تصویر میتواند نشانه DCIS باشد. پس از شک به این ضایعه اقدام بعدی نمونه برداری خواهد بود که معمولا به روش استریوتاکتیک یعنی زیر هدایت ماموگرافی، انجام میشود. پاتولوژیست با مشاهده سلولهای سرطانی که در داخل مجاری شیری تجمع یافته اند با دقت بالایی تشخیص را در اختیار تیم درمانی قرار خواهد داد. درمان کارسینوم درجا نمی تواند به غدد لنفاوی و سایر نقاط بدن منتشر شود به همین دلیل درمان DCIS فقط شامل درمان موضعی میشود یعنی برداشتن خود ضایعه با حاشیه کمی از بافت سالم اطراف آن و پرتودرمانی. نکته ای که درمورد DCIS مهم است این است که احتمال این که بیمار متبلا به این ضایعه بعدها دچار سرطان پستان شود ۷۰ – ۲۵ درصد است. این به معنی پرخطر بودن فرد برای سرطان پستان در آینده خواهد بود. به همین دلیل روش های مدیریت خطرمانند ماستکتومی دوطرفه به این بیماران پیشنهاد میشود. اگر DCIS از نظر رسپتور استروژن مثبت باشد لازم است جهت جلوگیری از سرطان سمت مقابل به این بیماران تاموکسی فن داده شود. دو شنبه 6 خرداد 1398برچسب:, :: 12:53 :: نويسنده : دکتر امین عطایی هطور کلی آسیب مغزی در نتیجه برخورد ناگهانی و شدید سر با جسمی سخت پدید میآید که میتواند به صورت خفیف، متوسط یا شدید باشد. در نوع خفیف آن، شخص آسیب دیده هوشیار است و در برخی موارد ممکن است تنها برای چند ثانیه هوشیاری خود را از دست دهد. در حالت متوسط و شدید، شخص آسیب دیده دچار عدم هوشیاری در مدت زمان طولانیتری میشود. فراموش نشود بسیاری از ضرباتی که در زمان وقوع حادثه علائم جدی ندارند، در سنین بالاتر میتوانند به بیماریهایی از قبیل سردرد و صرع منجر شوند.
به گفته پروفسور علی گرجی، استاد دانشگاه مونستر آلمان، ضربه به سر حتی به صورت خفیف میتواند عوارض جبرانناپذیری به همراه داشته باشد و در واقع آسیب مغزی به دنبال ضربه به سر یکی از جدیترین مشکلاتی است که هر سال سلامت افراد بیشماری را به خطر میاندازد.
تصادفات رانندگی مهمترین عامل ضربه به سر در ایران از مهمترین علائم هشداردهنده ضربه به سر میتوان به حالت تهوع و استفراغ، گیجی، سردرد، تاری دید، از دست دادن تعادل، اختلال در خواب، مشکلات حافظه، وزوز گوش و خستگی اشاره کرد.
به اعتقاد پروفسور گرجی چنانچه هر یک از این علائم در فرد آسیب دیده مشاهده شد، فرد را باید سریعا به مراکز درمانی منتقل کرد. بنابراین فراموش نکنید که نبودن ورم و خونریزی بدین معنا نیست که آسیب جدی نبوده است، چرا که عواقب و پیامدهای این ضربات بهشدت و محل آسیب بستگی دارد.
از مهمترین علل ضربه به سر به ترتیب میتوان به تصادفات رانندگی، سقوط از ارتفاع، درگیری جسمی، حوادث در حین کار، حوادث داخل منزل و حوادث حین ورزش اشاره کرد. البته به اعتقاد پروفسور گرجی مهمترین عامل ضربه به سر در ایران، تصادفات رانندگی است که سالانه بیش از 700 هزار نفر در تصادفات رانندگی مجروح و درصد بالایی ازآنها دچار ضربه به سر میشوند. تعداد بسیاری از آنها نیز به علت این ضربات، جان خود را از دست میدهند.
تشنج، صرع، سردردهای مداوم، خونریزی مغزی، عفونت مغزی، فراموشی، عقب ماندگی ذهنی، مرگ مغزی، اختلالات خلقی ـ روانی و اختلالات هورمونی از جمله پیامدهای ضربه به سر هستند که هر یک از این عوارض میتوانند تا پایان عمر همراه بیمار باقی بمانند و حتی با مصرف دارو و جراحی بهطور کامل برطرف نخواهند شد
بنابراین پیشگیری از بروز ضربات و درمان موثر و به موقع مصدومان میتواند نقشی کلیدی در زندگی فرد داشته باشد. در اغلب کشورهای پیشرفته جابهجایی فرد آسیب دیده به بیمارستان توسط افراد متخصص و مجرب انجام میگیرد. در بسیاری از موارد حمل غیر صحیح مصدوم میتواند به مرگ منجر شده یا مشکلات ثانویهای از قبیل قطع نخاع و صدمات مغزی را برای بیمار به همراه داشته باشد. بهطور معمول با معاینه دقیق مصدوم، گستردگی آسیب مشخص میشود.
امکان دارد پس از معاینه و بررسی فرد توسط پزشک، فرد به خانه فرستاده شود، اما باید یک فرد قابل اطمینان در کنار او بماند و مراقب بروز علائم بالینی باشد. 24 ساعت اول پس از ضربه از نظر بروز علائم و عوارض جدی بسیار مهم است، اگرچه اینگونه علائم و عوارض ممکن است دیرتر (تا 6 ماه پس از آسیب) نیز ظاهر شوند. اگر پس از وارد شدن ضربه به سر، شاهد بروز علائمی مثل حالت تهوع، سردرد و تپش قلب شدید، سریعا به پزشک متخصص مغز و اعصاب مراجعه کنید
راههای پیشگیری از وقوع فاجعه
متاسفانه بهرغم پیشرفتهای اخیر در علوم اعصاب، همچنان هیچ درمان خاصی برای ضایعات مغزی نخاعی پس از ضربه وجود ندارد، چراکه بافت عصبی پس از آسیب دیدن قادر به بازسازی خود نیست. به همین دلیل هم بهترین روش برای مقابله با ضربه مغزی، پیشگیری از آن است. با رعایت کردن برخی قوانین ساده، میتوان احتمال وقوع آسیبهای مغزی را بهطور چشمگیری کاهش داد.
1- پروفسور گرجی یکی از راههای موثر در پیشگیری از بروز این صدمات را انعکاس اطلاعات جامع و کاربردی از طریق رسانههای گروهی نظیر رادیو و تلویزیون، روزنامهها و تابلوهای تبلیغاتی میداند که در بسیاری از کشورهای پیشرفته به عموم مردم داده میشود. وی همچنین تاکید میکند با توجه به اینکه قشر آسیبپذیرتر در کشور ما کودکان هستند میبایست آموزش مستمری به کودکان نیز داده شود. پیشنهاد میشود یک واحد درسی با همین عنوان به سایر دروس اضافه شود.
2- بستن کمربند ایمنی اصلی است که باید توسط تمام سرنشینان چه در صندلیهای جلو و چه در صندلیهای عقب خودرو اجرا شود. چرا که استفاده از کمربند ایمنی، 50 درصد احتمال مرگ و میر سرنشینان جلوی ماشین و 25 درصد احتمال مرگ و میر را در سایر سرنشینان کاهش میدهد.
3- در کودکان با قد کوتاهتر از 140 سانتیمتر نیز، استفاده از صندلی کودک قبل از بستن کمربند ایمنی توصیه میشود. صندلی کودک کمک میکند تا کودک در ارتفاع بالاتری قرار گیرد تا کمربند ایمنی به درستی بسته شود. صندلی کودک باعث کاهش بیش از 70 درصد مرگ و میر در نوزادان و 54 درصد در کودکان یک تا 4 ساله میشود. به اعتقاد پروفسور گرجی این والدین هستند که در آموزش کودکان خود در بستن کمربند ایمنی نقش بسزایی ایفا میکنند.
4- در کنار این موضوع رعایت سرعت مجاز هم از اصولی است که نقش موثری در پیشگیری از صدمات و ضربات دارد. چراکه سرعت بیشتر از حد مجاز به خصوص در مواقعی نظیر لغزنده بودن جادهها ناشی از بارندگی یکی از عوامل کاهش کنترل خودرو یا موتورسیکلت توسط راکب است که منجر به افزایش میزان مرگ و میر و ضربات مغزی میشود.
5- استفاده از کلاه ایمنی در موتورسواران هم یکی از اصولی است که برای پیشگیری از ضربات سر توصیه میشود، استفاده از کلاه ایمنی هنگام موتورسواری احتمال بروز آسیب و جراحت را 69 درصد و میزان مرگ و میر را 42 درصد کاهش میدهد.
6- اما در این میان شاید موضوعی که کمتر مورد توجه ما قرار داشته باشد استفاده از روروئک برای کودکان است. چراکه به گفته پروفسور گرجی استفاده از روروئک در اغلب کشورهای پیشرفته ممنوع شده است، زیرا 35 درصد از کودکانی که در روروئک گذاشته میشوند دچار ضربه به سر میشوند که ممکن است عوارض این ضربات سالها بعد نمایان شود. تحقیقات اخیر در ایران نشان میدهد، بسیاری از کودکان زیر 8 سال و برخی از کودکان بین 8 تا 10 سال توانایی کافی برای عبور از خیابان را به تنهایی ندارند؛ بنابراین باید به صورت عملی به این کودکان آموزشهای لازم داده شود.
7- از موارد دیگری که میتوان برای پیشگیری از عواقب ناشی از ضربات سر مورد توجه قرار داد رعایت اصول ایمنی هنگام ورزش و ایمنی در محیط کار است. در بعضی از ورزشها مثل دوچرخهسواری، اسکیت، کشتی، بوکس، اسبسواری و اسکی استفاده از کلاه ایمنی مخصوص ضروری است. هنگام دوچرخه سواری و اسکیت که محبوبیت خاصی بین کودکان ایرانی دارند، گذاشتن کلاه ایمنی و محافظهای دست و پا باید اجباری شود. همچنین کودکان باید از کلاهی استفاده کنند تا جلوی دید آنها گرفته نشود.
صدمات ناشی از ضربه سر را نادیده نگیرید عوارض ضربه به سر ممکن است جان فرد را به خطر بیندازد، یا باعث معلولیت دایمی او شود، بنابراین با شناخت علائم آن میتوانید از خطراتی که در پی آن میآید، جلوگیری کنید.
اگر پس از وارد شدن ضربه به سر، شاهد بروز علائمی مثل حالت تهوع، سردرد و تپش قلب شدید، سریعا به پزشک متخصص مغز و اعصاب مراجعه کنید. در برخی موارد علائم شدیدتر و با خونریزی مغزی همراه است.
وارد شدن ضربه به سر برای زنان و کودکان به مراتب خطرناکتر از مردان است و تا هفتههای بعد ممکن است این آسیب ادامه داشته باشد. دکتر دانیل لابوتزیت استادیار مغز و اعصاب در دانشگاه برانکس نیویورک میگوید: ضربات وارده به سر منجر به نوسانات هورمونی در زنان میشود و ممکن است علائم آن حتی ماهها بعد از ضربه بروز کنند. علائمی نظیر سردرد و گیجی که به مرور زمان بدتر هم میشود و میتواند منجر به خونریزی شود.
تا زمانیکه تشخیص قطعی نشده است، نباید هیچگونه دارویی به فرد داد و بیمار باید تا زمانی که خطر رفع نشده است، در رختخواب استراحت کند. فرآوری : نیره ولدخانی بخش سلامت تبیان
منابع:
جام جم – بهاره صفوی سلامت نیوز - ریحانه علیان دو شنبه 6 خرداد 1398برچسب:, :: 12:42 :: نويسنده : دکتر امین عطایی هطور کلی آسیب مغزی در نتیجه برخورد ناگهانی و شدید سر با جسمی سخت پدید میآید که میتواند به صورت خفیف، متوسط یا شدید باشد. در نوع خفیف آن، شخص آسیب دیده هوشیار است و در برخی موارد ممکن است تنها برای چند ثانیه هوشیاری خود را از دست دهد. در حالت متوسط و شدید، شخص آسیب دیده دچار عدم هوشیاری در مدت زمان طولانیتری میشود. فراموش نشود بسیاری از ضرباتی که در زمان وقوع حادثه علائم جدی ندارند، در سنین بالاتر میتوانند به بیماریهایی از قبیل سردرد و صرع منجر شوند.
به گفته پروفسور علی گرجی، استاد دانشگاه مونستر آلمان، ضربه به سر حتی به صورت خفیف میتواند عوارض جبرانناپذیری به همراه داشته باشد و در واقع آسیب مغزی به دنبال ضربه به سر یکی از جدیترین مشکلاتی است که هر سال سلامت افراد بیشماری را به خطر میاندازد.
تصادفات رانندگی مهمترین عامل ضربه به سر در ایران از مهمترین علائم هشداردهنده ضربه به سر میتوان به حالت تهوع و استفراغ، گیجی، سردرد، تاری دید، از دست دادن تعادل، اختلال در خواب، مشکلات حافظه، وزوز گوش و خستگی اشاره کرد.
به اعتقاد پروفسور گرجی چنانچه هر یک از این علائم در فرد آسیب دیده مشاهده شد، فرد را باید سریعا به مراکز درمانی منتقل کرد. بنابراین فراموش نکنید که نبودن ورم و خونریزی بدین معنا نیست که آسیب جدی نبوده است، چرا که عواقب و پیامدهای این ضربات بهشدت و محل آسیب بستگی دارد.
از مهمترین علل ضربه به سر به ترتیب میتوان به تصادفات رانندگی، سقوط از ارتفاع، درگیری جسمی، حوادث در حین کار، حوادث داخل منزل و حوادث حین ورزش اشاره کرد. البته به اعتقاد پروفسور گرجی مهمترین عامل ضربه به سر در ایران، تصادفات رانندگی است که سالانه بیش از 700 هزار نفر در تصادفات رانندگی مجروح و درصد بالایی ازآنها دچار ضربه به سر میشوند. تعداد بسیاری از آنها نیز به علت این ضربات، جان خود را از دست میدهند.
تشنج، صرع، سردردهای مداوم، خونریزی مغزی، عفونت مغزی، فراموشی، عقب ماندگی ذهنی، مرگ مغزی، اختلالات خلقی ـ روانی و اختلالات هورمونی از جمله پیامدهای ضربه به سر هستند که هر یک از این عوارض میتوانند تا پایان عمر همراه بیمار باقی بمانند و حتی با مصرف دارو و جراحی بهطور کامل برطرف نخواهند شد
بنابراین پیشگیری از بروز ضربات و درمان موثر و به موقع مصدومان میتواند نقشی کلیدی در زندگی فرد داشته باشد. در اغلب کشورهای پیشرفته جابهجایی فرد آسیب دیده به بیمارستان توسط افراد متخصص و مجرب انجام میگیرد. در بسیاری از موارد حمل غیر صحیح مصدوم میتواند به مرگ منجر شده یا مشکلات ثانویهای از قبیل قطع نخاع و صدمات مغزی را برای بیمار به همراه داشته باشد. بهطور معمول با معاینه دقیق مصدوم، گستردگی آسیب مشخص میشود.
امکان دارد پس از معاینه و بررسی فرد توسط پزشک، فرد به خانه فرستاده شود، اما باید یک فرد قابل اطمینان در کنار او بماند و مراقب بروز علائم بالینی باشد. 24 ساعت اول پس از ضربه از نظر بروز علائم و عوارض جدی بسیار مهم است، اگرچه اینگونه علائم و عوارض ممکن است دیرتر (تا 6 ماه پس از آسیب) نیز ظاهر شوند. اگر پس از وارد شدن ضربه به سر، شاهد بروز علائمی مثل حالت تهوع، سردرد و تپش قلب شدید، سریعا به پزشک متخصص مغز و اعصاب مراجعه کنید
راههای پیشگیری از وقوع فاجعه
متاسفانه بهرغم پیشرفتهای اخیر در علوم اعصاب، همچنان هیچ درمان خاصی برای ضایعات مغزی نخاعی پس از ضربه وجود ندارد، چراکه بافت عصبی پس از آسیب دیدن قادر به بازسازی خود نیست. به همین دلیل هم بهترین روش برای مقابله با ضربه مغزی، پیشگیری از آن است. با رعایت کردن برخی قوانین ساده، میتوان احتمال وقوع آسیبهای مغزی را بهطور چشمگیری کاهش داد.
1- پروفسور گرجی یکی از راههای موثر در پیشگیری از بروز این صدمات را انعکاس اطلاعات جامع و کاربردی از طریق رسانههای گروهی نظیر رادیو و تلویزیون، روزنامهها و تابلوهای تبلیغاتی میداند که در بسیاری از کشورهای پیشرفته به عموم مردم داده میشود. وی همچنین تاکید میکند با توجه به اینکه قشر آسیبپذیرتر در کشور ما کودکان هستند میبایست آموزش مستمری به کودکان نیز داده شود. پیشنهاد میشود یک واحد درسی با همین عنوان به سایر دروس اضافه شود.
2- بستن کمربند ایمنی اصلی است که باید توسط تمام سرنشینان چه در صندلیهای جلو و چه در صندلیهای عقب خودرو اجرا شود. چرا که استفاده از کمربند ایمنی، 50 درصد احتمال مرگ و میر سرنشینان جلوی ماشین و 25 درصد احتمال مرگ و میر را در سایر سرنشینان کاهش میدهد.
3- در کودکان با قد کوتاهتر از 140 سانتیمتر نیز، استفاده از صندلی کودک قبل از بستن کمربند ایمنی توصیه میشود. صندلی کودک کمک میکند تا کودک در ارتفاع بالاتری قرار گیرد تا کمربند ایمنی به درستی بسته شود. صندلی کودک باعث کاهش بیش از 70 درصد مرگ و میر در نوزادان و 54 درصد در کودکان یک تا 4 ساله میشود. به اعتقاد پروفسور گرجی این والدین هستند که در آموزش کودکان خود در بستن کمربند ایمنی نقش بسزایی ایفا میکنند.
4- در کنار این موضوع رعایت سرعت مجاز هم از اصولی است که نقش موثری در پیشگیری از صدمات و ضربات دارد. چراکه سرعت بیشتر از حد مجاز به خصوص در مواقعی نظیر لغزنده بودن جادهها ناشی از بارندگی یکی از عوامل کاهش کنترل خودرو یا موتورسیکلت توسط راکب است که منجر به افزایش میزان مرگ و میر و ضربات مغزی میشود.
5- استفاده از کلاه ایمنی در موتورسواران هم یکی از اصولی است که برای پیشگیری از ضربات سر توصیه میشود، استفاده از کلاه ایمنی هنگام موتورسواری احتمال بروز آسیب و جراحت را 69 درصد و میزان مرگ و میر را 42 درصد کاهش میدهد.
6- اما در این میان شاید موضوعی که کمتر مورد توجه ما قرار داشته باشد استفاده از روروئک برای کودکان است. چراکه به گفته پروفسور گرجی استفاده از روروئک در اغلب کشورهای پیشرفته ممنوع شده است، زیرا 35 درصد از کودکانی که در روروئک گذاشته میشوند دچار ضربه به سر میشوند که ممکن است عوارض این ضربات سالها بعد نمایان شود. تحقیقات اخیر در ایران نشان میدهد، بسیاری از کودکان زیر 8 سال و برخی از کودکان بین 8 تا 10 سال توانایی کافی برای عبور از خیابان را به تنهایی ندارند؛ بنابراین باید به صورت عملی به این کودکان آموزشهای لازم داده شود.
7- از موارد دیگری که میتوان برای پیشگیری از عواقب ناشی از ضربات سر مورد توجه قرار داد رعایت اصول ایمنی هنگام ورزش و ایمنی در محیط کار است. در بعضی از ورزشها مثل دوچرخهسواری، اسکیت، کشتی، بوکس، اسبسواری و اسکی استفاده از کلاه ایمنی مخصوص ضروری است. هنگام دوچرخه سواری و اسکیت که محبوبیت خاصی بین کودکان ایرانی دارند، گذاشتن کلاه ایمنی و محافظهای دست و پا باید اجباری شود. همچنین کودکان باید از کلاهی استفاده کنند تا جلوی دید آنها گرفته نشود.
صدمات ناشی از ضربه سر را نادیده نگیرید عوارض ضربه به سر ممکن است جان فرد را به خطر بیندازد، یا باعث معلولیت دایمی او شود، بنابراین با شناخت علائم آن میتوانید از خطراتی که در پی آن میآید، جلوگیری کنید.
اگر پس از وارد شدن ضربه به سر، شاهد بروز علائمی مثل حالت تهوع، سردرد و تپش قلب شدید، سریعا به پزشک متخصص مغز و اعصاب مراجعه کنید. در برخی موارد علائم شدیدتر و با خونریزی مغزی همراه است.
وارد شدن ضربه به سر برای زنان و کودکان به مراتب خطرناکتر از مردان است و تا هفتههای بعد ممکن است این آسیب ادامه داشته باشد. دکتر دانیل لابوتزیت استادیار مغز و اعصاب در دانشگاه برانکس نیویورک میگوید: ضربات وارده به سر منجر به نوسانات هورمونی در زنان میشود و ممکن است علائم آن حتی ماهها بعد از ضربه بروز کنند. علائمی نظیر سردرد و گیجی که به مرور زمان بدتر هم میشود و میتواند منجر به خونریزی شود.
تا زمانیکه تشخیص قطعی نشده است، نباید هیچگونه دارویی به فرد داد و بیمار باید تا زمانی که خطر رفع نشده است، در رختخواب استراحت کند. فرآوری : نیره ولدخانی بخش سلامت تبیان
منابع:
جام جم – بهاره صفوی سلامت نیوز - ریحانه علیان یک شنبه 1 ارديبهشت 1398برچسب:, :: 15:42 :: نويسنده : دکتر امین عطایی سرطان پستان یا سرطان سینه (به انگلیسی: Breast cancer) به نوعی سرطان گفته میشود که از بافت پستان آغاز میشود.[۱] زن بودن، مهمترین عامل احتمال بروز سرطان پستان است. اگرچه مردان نیز به این سرطان مبتلا میشوند اما احتمال آن در زنان ببیش از صد برابر است.[۲] سایر علائم سرطان پستان میتواند یک توده در پستان، تغییر شکل پستان، گودی پوست، ترشح مایع از نوک پستان، یا پوسته شدن قسمتی از پوست باشد.[۳] در افرادی که بیماری در اندامهای دیگر آنها گسترش پیدا کرده باشد، این علائم میتوانند درد استخوان، غدد لنفاوی متورم، تنگی نفس، یا یرقان باشد.[۴] نوع نادری از سرطان پستان به نام سرطان پستان التهابی، به ندرت موجب یک توده مجزا میشود. در عوض ممکن است پوست پستان ضخیم، قرمز یا مانند پوست پرتقال دچار حفره گردد. همچنین ممکن است در آن ناحیه گرمی، درد یا برجستگیهای جوش مانند مشاهده گردد.[۵] عوامل خطر ابتلاء به سرطان پستان عبارتند از مرض چاقی، عدم تمرین فیزیکی، نوشیدن نوشیدنیهای الکلی، درمان جایگزینی هورمون در طول یائسگی، پرتوهای یونی، اولین قاعدگی در سنین پایین.[۳][۶] دلیل حدود ۵ تا ۱۰٪ موارد ابتلاء به این بیماری ژنهایی هستند که از والدین فرد به ارث رسیدهاند، از جمله BRCA1 و BRCA2. معمولاً سرطان پستان در سلولهای دیواره مجاری شیر و لوبولها که تأمینکننده شیر مجاری هستند، ایجاد میشود.به سرطانهایی که از این مجاری شروع میشوند، کارسینوم پستان گفته میشود، در حالیکه سرطانهای ایجاد شده از لوبولها با نام سرطان لوبولار شناخته شدهاند.[۳] به علاوه، بیش از ۱۸ زیر-نوع سرطان پستان وجود دارد.برخی از سرطانها از ضایعات پیش-تهاجمی از قبیل کارسینوم مجرایی درجا ایجاد میشوند.[۶] تشخیص سرطان پستان با انجام یک نمونهبرداری از توده مربوطه تأیید میشود.پس از تشخیص سرطان، آزمایشهای بیشتری انجام میشوند تا مشخص شود که آیا سرطان به قسمتهای دیگر بدن نیز سرایت کردهاست یا خیر و چه درمانهایی ممکن است نسبت به بیماری واکنش نشان دهند.[۳] بر اساس نتایج یک تحقیق، داروهای ارزان قیمتی که معمولاً برای تقویت استخوان مصرف میشوند میتوانند مرگ و میر ناشی از سرطان پستان را کاهش دهند. بیس فسفوناتها (Bisphosphonates) عمدتاً برای جلوگیری از تحلیل استخوان در افراد مبتلا به پوکی استخواناستفاده میشوند. این داروها از تغذیه هر سلول سرطانی که در استخوان گسترش مییابد، جلوگیری میکنند و به این ترتیب رشد سلولهای سرطانی را متوقف میسازند.[۷] توازن مزایا در مقابل مضرات غربالگری سرطان پستان بحثبرانگیز است. بنیاد همیاری کوکران در سال ۲۰۱۳ اعلام کرد که مشخص نیست آیا غربالگری ماموگرافی مزایای بیشتری دارد یا مضرات بیشتری.[۸] یک مرور برای گروه ضربت خدمات پیشگیری آمریکا در سال ۲۰۰۹ شواهدی را دربارهٔ مزایا در افراد ۴۰ تا ۷۰ ساله یافت،[۹] و سازمان توصیه میکند زنان ۵۰ تا ۷۴ ساله هر دو سال یک بار غربالگری را انجام دهند.[۱۰] برای پیشگیری از ابتلاء به سرطان پستان در افرادی که احتمال ابتلاء در آنها بالا است، ممکن است از داروهای تاموکسیفن یارالوکسیفن استفاده شود.[۶] برداشتن هر دو پستان از طریق جراحی یک اقدام پیشگیرانه مفید در برخی از زنان پر خطر است.[۶] برای افرادی که ابتلاء به سرطان در آنها تشخیص داده شدهاست، میتوان از تعدادی از درمانها استفاده کرد، از قبیل جراحی، پرتودرمانی، شیمی درمانی و درمان هدفمند.[۳] انواع جراحی عبارتست ازعمل جراحی حفظ پستان یا ماستکتومی.[۱۱][۱۲] ممکن است در عمل جراحی یا در یک تاریخ دیگر عمل بازسازی پستانانجام شود. در افرادی که سرطان در سایر قسمتهای بدن آنها گسترش یافتهاست، درمانها عمدتاً به منظور بهبود کیفیت زندگی و راحتی فرد انجام میگیرند.[۱۲] پزشکان و متخصصان اعتقاد دارند افزایش سن بارداری و عدم شیردهی دو عامل مهم در بروز سرطان پستان است، از همین رو بارداری و شیردهی احتمال بروز این سرطان را کاهش میدهد.[۱۳] نتایج سرطان پستان بسته به نوع سرطان، میزان بیماری، و سن فرد متغیر است.[۱۲] نرخ بقا در کشورهای توسعهیافته بالا است،[۱۴] به گونهای که ۸۰٪ و ۹۰٪ از افراد در انگلستان و آمریکا حداقل ۵ سال زنده هستند[۱۵][۱۶] نرخ بقا در کشورهای در حال توسعه پایینتر است.[۶] در سراسر دنیا، سرطان پستان مهمترین نوع سرطان در زنان است، و ۲۵٪ از تمام موارد سرطان را به خود اختصاص میدهد.[۱۷] در سال ۲۰۱۲، 81.6[۶][۱۴][۱۷][۱۸] بر پایه گفته متخصصان در ایران سالانه هشت هزار نفر به سرطان پستان مبتلا میشوند و شیوع ابتلا به سرطان پستان در بین زنان ایرانی حدود ۳۰ تا ۳۵ مورد در ۱۰۰ هزار نفر است.[۱۹] سه شنبه 11 دی 1397برچسب:, :: 15:0 :: نويسنده : دکتر امین عطایی بسیارى از نشانه هاى بیمارى لوپوس منتشر ( سیستمیک ) میتواند تقلیدى از نشانه هاى دیگر بیماریهاباشد ، گاهى تشخیص بیمارى لوپوس دشوار میباشد .
آخرین مطالب آرشيو وبلاگ پيوندها
نويسندگان |
||
|
|